Hepatite Autoimune - O que é?
A hepatite autoimune (HAI) é uma doença causada por um distúrbio do sistema imunológico, que passa a reconhecer as células do fígado (principalmente hepatócitos) como estranhas e desencadeia uma inflamação crônica e destruição progressiva das mesmas. Cirrose biliar primária, colangite esclerosante primária, colangite autoimune e outras hepatopatias crônicas que têm bases imunológicas, pelas suas manifestações colestáticas e pela resposta insatisfatória à corticoterapia, são consideradas à parte. Mesmo a HAI provavelmente é um conjunto de doenças diferentes, como pode-se observar pelas manifestações, achados laboratoriais, evolução e resposta ao tratamento tão distintos que o diagnóstico faz-se por meio de um sistema de score (pontuação) e há descrições de subtipos diferentes de hepatites autoimunes, descritos abaixo.
Para melhor compreender a HAI, é necessário entender alguns termos:
- anticorpos são substâncias produzidas pelo sistema imunológico para destruir vírus, bactérias e outros agentes nocivos;
- para produzir anticorpos, o sistema imune precisa reconhecer esse agente nocivo como estranho ao organismo;
- praticamente todas as substâncias têm moléculas em sua superfície que podem ser analisadas pelas nossas células do nosso sistema imune;
- ao encontrar um antígeno, nosso sistema têm a capacidade de diferenciar o que é nosso e normal do que é estranho e deve ser eliminado (nesse caso, chamamos essas moléculas que deflagram a imunidade de antígenos);
- nas doenças autoimunes, nosso sistema imunológico reconhece como antígenos (auto-antígenos) componentes de alguma de nossas células normais (no caso da HAI, componentes dos hepatócitos);
- esse erro pode ser causado por uma bactéria, substância tóxica ou vírus que têm, em sua superfície, um antígeno muito semelhante a algum componente de nossas células (o que acaba "confundindo" o sistema imunológico) - chamamos esses agentes de gatilhos;
- após esse erro, o organismo passa a produzir anticorpos (auto-anticorpos) contra células específicas, levando a uma doença auto-imune.
- geralmente, o tratamento é baseado em suprimir o sistema imunológico, não tratando a causa da doença, uma vez que não temos ainda como alterar esse erro.
Diagnóstico
A hepatite autoimune é caracterizada por:
- anticorpos contra pontos específicos dos hepatócitos (nucleares, citosólicos ou microssomais);
- aumento nas gamaglobulinas (proteínas do sistema imunológico), especialmente a IgG;
- pelo menos hepatite de interface (necrose em saca-bocado ou hepatite periportal) à biópsia hepática;
- melhora com a corticoterapia;
- os primeiros sintomas surgem em períodos de exacerbação da doença, podendo ser fatais;
- ausência de achados clínicos ou laboratoriais que indiquem outra causa para a hepatite além da HAI
Como não há um exame específico para a HAI, o diagnóstico é baseado em um score (sistema de pontos), onde características da HAI "ganham" pontos e características que sugiram outras causas "perdem" pontos. Antes do tratamento, pontuação maior de 15 significa diagnóstico de certeza e de 10 a 15 seria uma "provável" HAI. Como uma das características da HAI é a melhora com a corticoterapia, há pontuação após o tratamento: acima de 17, certeza e entre 12 e 17 provável. Essa diferenciação existe porque precisamos de um diagnóstico provável ou de certeza para começar um tratamento. Se esse tratamento não surtir nenhum efeito benéfico, é pouco provável que o diagnóstico de HAI esteja correto.
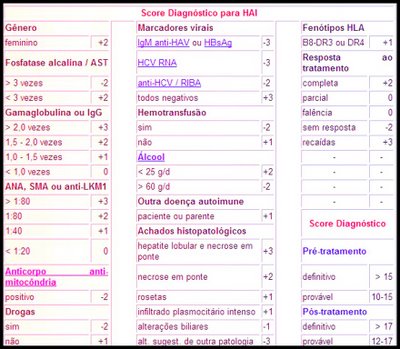
Classificação:
São descritos 3 subtipos de HAI, com características laboratoriais e clínicas diferentes, mas o tratamento é idêntico. No futuro, é possível que cada um deles tenha um tratamento específico para a sua causa, com melhores resultados
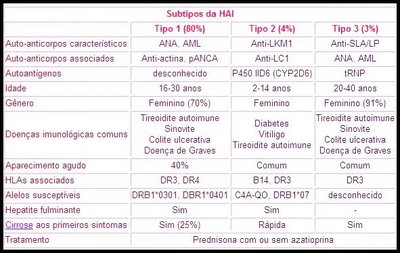
ANA ( anticorpo antinúcleo ); AML ( anti músculo liso ); Anti-LKM1 ( microssomo fígado/rim 1 ); anti-SLA/LP ( anti antígeno solúvel hepático/fígado pâncreas ); anti-LC1 ( anti citosol hepático tipo 1 ); pANCA ( anticorpos citoplasmáticos anti-neutrofílicos perinucleares ).
Essa divisão em três subtipos procura apenas agrupar características semelhantes laboratoriais e clínicas, mas não é definitiva. Os auto-anticorpos descritos em cada um deles pode existir nos demais. Se dividirmos a HAI pelo auto-anticorpo encontrado, teremos outras classificações.
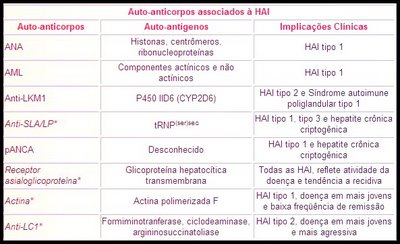
Portanto, essas subdivisões têm função didática (para ensino) e científica (para comparar tratamentos e investigar as causas da doença). Não há utilidade do ponto de vista prático.
Tratamento
A prednisona, sozinha ou em associação com a azatioprina, produz remissão (normalização) clínica, bioquímica e histológica em 65% dos portadores de hepatite autoimune severa dentro de 2 anos. A expectativa de vida após tratamento em 10 e 20 anos são acima de 80% e é igual à da população da mesma região, idade e sexo. Portadores de doença com o mesmo grau de agressividade, se não tratados, têm uma mortalidade de 50% em 3 anos e 90% em 10 anos.
O risco-benefício da corticoterapia (uso de corticosteróides, como a prednisona) em portadores de doença mais leve não é tão clara. A cirrose se desenvolve em 49% em 15 anos e a mortalidade em 10 anos é de 10%. Com essa evolução mais lenta, o custo-benefício do tratamento deve ser bem avaliado. Mudanças cosméticas (espinhas, aumento de peso) ocorrem em 80% dos pacientes em 1 ano de tratamento. O risco de câncer (fora do fígado) com a corticoterapia é 1,4 vezes o normal.
Consideramos como indicações absolutas de tratamento (onde ele é necessário):
- sintomas incapacitantes;
- elevação constante e alta de transaminases ( AST e ALT ) e gama-globulinas;
- necrose em ponte ou multilobular na biópsia
Consideramos como indicações relativas (aonde ele possivelmente é necessário):
- sintomas moderados;
- alterações laboratoriais;
- evidências de progressão da doença.

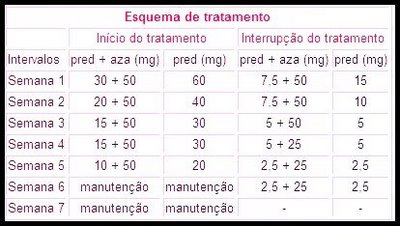
O tratamento da hepatite autoimune é realizado com prednisona (20 mg por dia) ou prednisona (10 mg por dia) em associação com azatioprina (50 mg por dia), conforme tabela abaixo. O tratamento combinado é preferível, pois está associado a menor incidência de efeitos colaterais (10%) que a prednisona sozinha (44%).
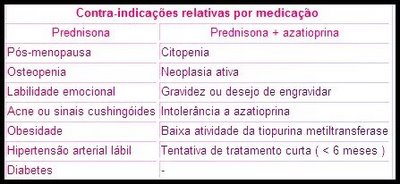
A escolha do esquema depende, portanto, de diversos fatores:
O tratamento é mantido até remissão ("cura") clínica, bioquímica e histológica, toxicidade pelas drogas, falência do tratamento ou inabilidade de remissão após 3 anos de tratamento ( resposta incompleta ). Mesmo após a normalização dos exames laboratoriais, a melhora histológica pode demorar mais 3 a 6 meses, portanto á necessária uma biópsia para avaliar a melhora histológica antes de interromper o tratamento, diminuindo os riscos de reativação da doença. A retirada da medicação também deve ser feita de forma gradual, em 6 semanas. 
Recidivas
Recidivas ocorrem em 49% dos pacientes dentro de 6 meses da retirada do tratamento e em 74% em 3 anos, pois a causa da doença não é resolvida. Nesses casos, o tratamento é reiniciado. Essas pessoas que têm recidiva são mais predispostas a novas recidivas e progressão mais rápida da doença. Por esse motivo, aqueles que têm múltiplas recidivas podem ter um tratamento alternativo (abaixo), com bons resultados, sem alteração na sobrevida.
Falência do tratamento
É a deterioração clínica, laboratorial e/ou histológica mesmo com o tratamento adequado. Utiliza-se então altas doses de prednisona e azatioprina, com melhora laboratorial em 75% em 2 anos, mas com melhora histológica em apenas 20%. Outros tratamentos, como 6-mercaptopurina, ciclosporina e tacrolimus não são adequados.
O melhor tratamento para aqueles com falência terapêutica é o transplante hepático. A sobrevida em 5 anos é de 80% e os autoanticorpos e a hipergamaglobulinemia desaparece em todos os pacientes em 2 anos. Pode haver recidiva da doença em 17%, mas nesses raramente a recidiva leva a cirrose ou perda do fígado transplantado.