Um Guia sobre o Intestino
Um guia resumido do intestino
O trato ou tubo disgetivo consiste no estômago, intestinos grosso e delgado, no cólon, reto e canal anal. O cólon começa logo acima da virilha direita onde é chamado de ceco e de onde sai o apêndice. Ele continua como cólon ascendente, o qual sobe logo abaixo das costelas no lado direito do corpo.
Com uma segunda curva fechada ele se dirige para baixo como cólon descendente e no final faz uma alça curiosa, conhecida como sigmóide (por ser semelhante à letra grega sigma) antes de encontrar o reto. A palavra reto vem do latim rectum e significa isso mesmo, o que é estranho, porque na realidade ele se curva agudamente para trás antes de se juntar ao canal anal. Entretanto, ele se endireita enquanto os intestinos estão se esvaziando, quando ele funciona como um simples tubo que conduz as fezes do sigmóide para o exterior do corpo. Numa linguagem mais direta é o canal anal que faz a última parte desse trabalho, mas o canal mede apenas uns três centímetros e, na realidade, é somente um dispositivo para manter as fezes e os gases dentro de seus respectivos donos até que eles decidam eliminá-los.
Os intestinos grosso e delgado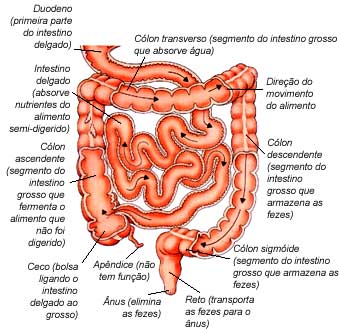
O canal anal é a única parte do tubo alimentar, depois da garganta, sobre a qual exercermos controle voluntário. O intestino é um tubo muscular, mas a garganta e o canal anal são as únicas partes do tubo cujas fibras musculares são do mesmo tipo daquelas dos músculos de nossos braços e pernas. As fibras do canal anal estão disposta de modo a formar um sistema de fechamento de duas partes. Na primeira, há um laço de fibras em torno da parte superior do tubo. Quando este músculo se contrai ele mantém uma tração para frente responsável pela angulação aguda do reto onde ele encontra o ânus; ao mesmo tempo as paredes anterior e posterior do reto são mantidas uma contra a outra. Na segunda, há um anel de fibras cuja contração diminui o diâmetro do tubo. Os dois conjuntos de fibras mantêm-se levemente contraídos o tempo todo sem nenhum esforço consciente de nossa parte (o que acontece com todos os outros músculos do corpo). Nós temos de relaxar esses músculos para que as fezes e os gases possam passar.
- O forramento do intestino grosso -
Entre a camada muscular e o interior do intestino (o lúmen) há uma camada importantíssima. No canal anal esta camada é simplesmente pele, mas sob ela há novelos de um tecido macio e esponjoso chamado colchão anal. No resto do intestino essa camada é uma membrana delicada recoberta de muco, a mucosa.
Esta camada frágil tem a difícil tarefa de se constituir em uma barreira contra agentes perigosos como bactérias e vírus, ao mesmo tempo que deve deixar coisas boas com água e sais minerais, que não podem ser perder com as fezes, atravessarem em direção à corrente sanguínea . É uma situação de equilíbrio. Se a mucosa absorve muita água, as fezes tornam-se duras e difíceis de ser eliminadas; se ela absorve muito pouca, então as fezes tornam-se líquidas e copiosas e o músculo anal tem dificuldades de mantê-las dentro. Num extremo há constipação e no outro diarréia ou incontinência.
Movimentos do intestino grosso
Tipo 1 - movimenta o conteúdo sem que haja progressões
Tipo 2 - empurra o conteúdo em direção ao reto para a defecação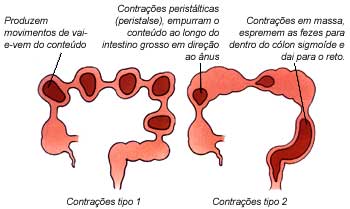
- Movimentos do intestino grosso -
Os músculos do intestinos praticamente não repousam; a cada poucos segundos eles se contraem brevemente em curtos segmentos do intestino. Essas contrações tornam o intestinos mais estreito e empurram o seu conteúdo para segmentos vizinhos que estão relaxados. Esses movimentos simplesmente agitam o conteúdo para frente e para trás, presumivelmente para aumentar a exposição à mucosa, assegurando o máximo de absorção da água e dos sais.
De vez em quando, uma onda de contração varre toda a extensão do cólon, empurrando o seu conteúdo para frente. Isto é conhecido como peristalse em massa e ocorre mais freqüentemente às refeições, especialmente durante o café da manhã. Isso explica porque muitas pessoas sentem necessidade de esvaziar os intestinos logo após o desjejum. Em outros, a peristalse em massa é provocada ao levantar-se ou vestir.
- Reconhecendo sensações -
Pessoas afortunadas só experimentam sensações intestinais quando precisam eliminar fezes ou gases. Ambas sensações são sinais do reto dizendo que ele está recebendo material do sigmóide e o surpreendente é que podemos distinguir se o material é sólido, líquido ou gasoso. A distinção é feita provavelmente por minúsculos sensores na porção final do canal anal. Muita gente também sente movimentos de burburinho em seus abdomens quando gás está sendo movimentado de uma parte do cólon para outra.
Outras pessoas sentem uma onda de desconforto, que pode até ser dolorosa, quando a necessidade de esvaziar os intestinos é muito forte, por exemplo, se as fezes são mais moles do que o usual. Todas essas são perfeitamente normais, até um certo ponto. Desconforto e dor provocados pelo cólon são extremamente comuns em pessoas aparentemente sadias (ver Síndrome do Cólon Irritável). Às vezes isso implica que o intestino esteja contraindo-se fortemente, mas freqüentemente significa que o cólon tornou-se mais sensível ou que a pessoa, por alguma razão, está mais atenta aos intestinos.
- Bactérias: amigas e inimigas -
Uma característica particular do intestinos grosso é que ele é hospedeiro de uma quantidade enorme de bactérias. Isto não é um motivo de alarme como pode parecer, pois a maioria das bactérias presentes no intestino grosso é inofensivo. Alguns animais - os herbívoros não ruminantes - dependem das bactérias em seus intestinos para suas próprias sobrevivências; a pastagem que eles comem são inaproveitáveis até que sejam fermentadas pelas bactérias. Nós humanos não precisamos de bactérias para nenhuma função vital, mas também não precisamos ter medo delas, a despeito do seu elevado número.
Elas são lixeiras, vivendo dos restos não digeridos dos nossos alimentos, do muco e das células mortas que são constantemente descamadas da mucosa do cólon. Elas também são responsáveis pelos gases que nós eliminamos através do reto. Experimentos de laboratório mostram que se o animal não tem bactérias em seus intestinos eles são mais suscetíveis a doenças - animais insetos de germes são criaturas muito frágeis. É provável que o mesmo seja verdade para os humanos, então por favor respeite as suas bactérias intestinais, mas não viva com medo delas.
- O que é normal? -
O intestino grosso e seus problemas nunca foram assuntos populares para pesquisa, assim, compreensivamente, os dados científicos sobre eles são muito escassos. A maioria das pessoas diz que evacua apenas uma vez por dia, mas quando se pede que elas registrem todas as suas evacuações, o que se mostra é que o ciclo regular de 24 horas se apresenta em apenas 40% dos homens e em 33% das mulheres e o hábito de duas ou três vezes por dia em outros 7% e 4%, respectivamente. Assim, muitas pessoas são irregulares em seus hábitos. Isto é especialmente verdadeiro para mulheres jovens. Cerca de 10% das mulheres e 3% dos homens evacuam apenas duas ou três vezes por semana, enquanto uma mulher em cada cem evacua apenas uma vez por semana ou mesmo menos que isso.
É difícil afirmar o que é normal e o que é anormal. Alguns médicos consideram que qualquer hábito intestinal é normal, desde que não cause desconforto. Entretanto, se os intestinos funcionam somente duas ou três vezes por semana, é possível que a passagem de resíduos pelo cólon seja tão lenta que, com o tempo, haja repercussões sobre a saúde geral. Infelizmente, um hábito diário não é garantia de que tudo esteja bem. Um guia mais fiel de quanto tempo as fezes permaneceram no cólon é a aparência das fezes, mais do que a freqüência das evacuações.
As fezes foram classificadas em sete tipos, no que é chamada Escala Bristol da Forma da Fezes, de acordo com a aparência observada na água do vaso sanitário. O Tipo 1 permaneceu o tempo mais longo no cólon e Tipo 7 o menor. As fezes em pedaços do fim da escala são duras e difíceis de serem eliminadas, necessitando muito esforço. Fezes no extremo mole ou líquido da escala podem ser fáceis demais para eliminar - neste caso há urgência em ir ao banheiro e podem ocorrer acidentes. As fezes ideais são as dos Tipos 3 e 4, especialmente a do Tipo 4, porque mais provavelmente deslizam suavemente sem causar problemas. Igualmente, estas são as que têm menor probabilidade de deixá-lo com a desagradável sensação de que alguma coisa ficou para trás.
O tempo médio de passagem de resíduos alimentares não digeridos através do intestino é de cerca de 50 horas para os homens e 57 horas para as mulheres, com uma variação entre 20 e 100 horas. Isso também muda de um dia para o outro. O maior tempo de permanência é no cólon.
O peso médio das fezes é de cerca de 100 g, mas há muita variação. A cor das fezes normais é sempre marrom, mas, curiosamente, a natureza do pigmento marrom é desconhecida. Em média, as fezes são 75% água, mas a maior parte dessa água está seqüestrada dentro das bactérias e das células vegetais não digeridas. Da metade a dois terços das fezes são bactérias - algumas vivas, algumas mortas - e o resto consiste principalmente no resíduo não digerido de alimentos vegetais (fibras da dieta). Graças à atividade bacteriana, há centenas de diferentes compostos orgânicos nas fezes, a maioria presente em pequeníssimas quantidades (traços).
Diz-se que a pessoa média elimina gases 12 vezes em 24 horas. Este fato foi estabelecido em homens jovens e pode ser bem diferente para homens mais velhos e mulheres. Há muita variação de uma pessoa para outra.
Progressão do alimento ao longo do sistema digestivo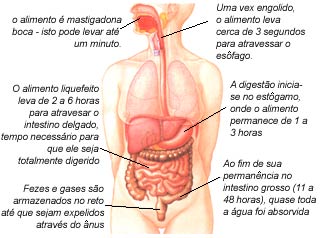
A ausência de dados científicos neste campo da experiência humana é extraordinária. Por exemplo, ainda não sabemos por que muitas fezes flutuam e outras tantas afundam na água, nem quanto tempo as pessoas gastam no ato da defecação. É largamente ensinado que o esforço (prender a respiração e fazer força) é uma parte normal e necessária da defecação. Entretanto, pesquisas recentes têm mostrado que o esforço é praticado por uma minoria e que ele depende do tipo, do tamanho e da consistência das fezes. As fezes mais difíceis de serem eliminadas são as pequenas e as em grande pedaços. Na prática, são os Tipos 1 e 2 ou ocasionalmente o 3.
O movimento intestinal ideal
As características relacionadas abaixo acompanham mais provavelmente a eliminação de fezes do tipo 4.
- A necessidade de evacuar é bem definida, mas não é irresistível.
- Uma vez que você esteja sentado no vaso, não há demora.
- Não há necessidade de um esforço voluntário.
- As fezes passam suave e confortavelmente.
- Depois do ato, resta apenas uma sensação agradável de alívio.
Pontos centrais
- O intestino grosso se compõe do cólon, do reto e do canal anal. Este último é o único que possui um controle voluntário.
- A parede interna do intestino grosso absorve água e sais e repele as bactérias e os vírus.
- Para ajudar a absorção, o cólon movimenta o seu conteúdo constantemente, para a frente, para trás e para baixo.
- As bactérias intestinais são uma defesa segura contra doenças, embora produzam gases.
- A freqüência com que esvaziamos nossos intestinos é muito variável; a maioria de nós não tem um ritmo preciso 24 horas.
- Muitos aspectos do intestino grosso ainda são misteriosos, mesmo para os médicos.
Fonte: Isto É - Guia da Saúde Familiar - Intestinos nº 9.
Você precisa procurar um médico?
Provavelmente três entre quatro pessoas que sofrem de indigestão nunca procuram aconselhamento médico; elas aliviam os seus sintomas fazendo algumas mudanças em seus estilos de vida e, de vez, em quando, comprando algum remédio comum como antiácidos ou drogas bloqueadoras da produção de ácido.
Quando agir
Um dos objetivos deste site é ajuda-lo a decidir se e quando consultar o seu médico. Se de uma das três descrições que se seguem se aplicarem ao seu caso, então você deve marcar uma consulta com o médico.
Sintomas sinistros
Procure um médico imediatamente se você apresenta algum dos sintomas que os médicos chamam de "sinistros" porque eles podem ser causados por doenças como um câncer de estômago. O diagnóstico precoce e o tratamento dão as melhores chances de cura, assim, procure aconselhamento médico imediatamente se você experimentar algum dos seguintes sintomas:
- Perda de peso inexplicável
- Perda de apetite
- Dificuldade em engolir · Vômito de sangue ou de material escuro que se pareça com borra de café
- Presença de sangue alterado nas fezes
- Indigestão enquanto você está tomando drogas anti-inflamatórias não esteróides.
Sem melhora
Embora a digestão sem esses sintomas possa ser tratada em casa com algumas mudanças no estilo de vida e remédios comuns como os antiácidos, você não deve insistir se os sintomas permanecem sem melhora. Consulte um médico se os sintomas não tiverem desaparecido em duas semanas de auto-tratamento.
Sintomas pouco comuns
Você deveria consultar um médico se tiver indigestão pela primeira vez na sua vida depois dos 40 anos ou se a indigestão é de um tipo que você nunca teve antes. O médico pode pedir vários testes e exames antes de começar o tratamento.
O que seu médico vai fazer
No caso da sua indigestão não se resolver após duas semanas de tratamento caseiro, o sensato é consultar o seu médico sem maiores delongas. Ele vai começar fazendo uma série de perguntas sobre a natureza exata dos sintomas que você vem experimentando, por quanto tempo eles vêm incomodando você, o que os faz aparecer, o que os faz melhorar e assim por diante. Isto geralmente é seguido por um exame físico para identificar algum ponto sensível em seu abdômen e também como uma verificação do seu estado geral de saude.
Se seu médico pode decidir se inicia o seu tratamento de imediato ou o envia para um hospital para outros testes. Na verdade, a maioria das pessoas com indigestão não necessitam desses testes. O médico pode, quase sempre, chegar a um diagnóstico preciso, baseando-se inteiramente nos seus sintomas e, então, oferecer aconselhamento ou tratamento.
Se os sintomas sugerem refluxo gastroesofágico, tudo o que você vai precisar é de aconselhamento sobre o estilo de vida e algum antiácido. Há, entretanto, três condições nas quais o seu médico pode sentir que uma investigação mais aprofundada seja justificável.
Uma susoeita de úlcera péptica
Embora o seu médico possa chegar a um diagnóstico baseando-se apenas nos seus sintomas, isso nem sempre é o caso. Algumas pessoas que tem sintomas "típicos" de úlcera péptica, quando melhor investigadas descobre-se que têm uma dispepsia não ulcerosa, e os tratamentos dessas duas condições são inteiramente diferentes. Por essa razão, se a suspeita do médico é de uma úlcera péptica, ele certamente vai solicitar outros exames. O mais comumente solicitado é uma endoscopia, mas seu médico pode decidir que basta um exame para detectar a presença de infecção pelo Helicobacter pylori.
Tratamento sem resposta
Se você está incluído numa minoria de pessoas cujos sintomas continuam a molestar a despeito do tratamento, o seu médico vai solicitar uma endoscopia para certificar-se de que você não tem alguma outra condição que precise ser tratada de outra maneira.
Sintomas sinistros
Esse termo é usado para descrever sintomas que quase sempre indicam uma doença subjacente importante e pedem uma investigação mais aprofundada. O mais importante são indigestão associada à perda de peso e de apetite e dificuldade de engolir. Esses sintomas exigem aconselhamento médico imediato.
A mesma atenção deve ser dada se os sintomas são de origem recente e você tem mais de 40 anos, a não ser, é claro, que haja uma explicação simples e objetiva para os mesmos. O câncer de estômago praticamente não existe em pessoas abaixo de 40 anos, mas permanece como uma possibilidade para os que têm mais de 40 e experimentam sintomas de indigestão pela primeira vez. O diagnóstico precoce é essencial para que o tratamento seja efetivo.
Exames e investigações
Os hospitais variam quanto à maneira de tratar do pedido de exame de seu médico; às vezes você tem de ver um médico do hospital, mas pode também ir diretamente para realizar o exame cujo resultado é enviado ao seu médico, o qual vai decidir o que fazer em seguida. Há uma variedade de exames que você pode precisar fazer, mas é bem provável que um ou mais dos relacionados abaixo sejam incluídos:
- Exame de sangue de rotina: para testar a presença de pequenos distúrbios como a anemia, por exemplo. É também uma oportunidade para que seu médico tome conhecimento, se for o caso, de outras doenças comuns que não estejam relacionadas com seu estômago.
- Endoscopia
- Raios-X
- Exames para detectar infecção pelo Helicobacter pylori. Este tipo de investigação é diferente dos dois outros acima, já que em vez de se buscar a presença de uma anormalidade no estômago, está se tentando determinar a causa do problema.
Endoscopia
Um endoscópio é um instrumento que permite ao médico olhar dentro de seu corpo. Há endoscópios especializados para se olhar os pulmões, as vias aéreas, o intestino grosso, a bexiga, as articulações - como a do joelho -, assim como o estômago, do esôfago e do duodeno. Os primeiros endoscópios usavam lentes e espelhos, mas há mais ou menos 30 anos eles foram substituídos por instrumentos de fibra óptica, que dão ao operador uma visão clara e direta do interior do estômago. Os endoscópios modernos são peças de alta tecnologia (e, portanto, extremamente caros), construídos com tubos flexíveis, cuja ponta pode ser controlada pelo operador.
Os endoscópios mais antigos tinham fibra de vidro ao longo de toda a sua extensão, mas os mais modernos são munidos de uma microcâmera de vídeo na sua ponta e as imagens são transmitidas eletronicamente para uma tela. O instrumento também é equipado com outros dispositivos para sugar suco digestivo do estômago, soprar ar para distender o estômago e para passar pinças especiais para retirada de pequenas peças de biópsia.
Atualmente, o exame endoscópico (freqüentemente chamado de gastroscopia ou simplesmente exame telescópico) é a forma mais exata e mais útil de investigar as diferentes causas da indigestão. É a melhor forma de diagnosticar a úlcera péptica ou o câncer gástrico e também é útil no diagnóstico da infecção pelo Helicobacter pylori. Além de dar ao operador uma visão clara de qualquer anormalidade, ele permite a retirada de amostras de tecido (biopsias) quando é necessário e também pode ser usado para o tratamento de outras complicações como é o caso do estreitamento do esôfago.
Submetendo-se a uma endoscopia
Dependendo dos seus sintomas, o médico pode encaminha-lo a um hospital para uma investigação, completa ou apenas para uma endoscopia - um sistema chamado de procedimento sumário ("fast-track"). O procedimento é, de modo geral, realizado em uma unidade especializada dentro do hospital e leva apenas alguns minutos. Mas como os serviços de endoscopia são geralmente muito cheios, as providências burocráticas como registro e marcação do exame podem levar uma hora. O melhor é sempre reservar toda uma manhã ou tarde, dependendo da hora marcada para o seu exame.
Para o teste completo, seu estômago tem de estar completamente vazio, assim, para um exame matinal, você será instruído a não comer ou beber nada após o jantar do dia anterior ou, para um exame à tarde, não comer ou beber nada após um leve café da manhã. Quando chegar ao departamento, você será encaminhado inicialmente a uma sala de espera na companhia de outros pacientes e depois a uma outra sala onde será recebido por um medico ou uma enfermeira, o propósito disto é explicar o exame a você, tirar suas dúvidas e também verificar se você está em condições gerais de saúde compatíveis com a realização do exame, embora seja muito raro alguém ser rejeitado. Vão solicitar também que você assine um termo de consentimento. Chegando a sua vez, você será encaminhado à sala de endoscopia propriamente dita.
É fácil ser intimidado pelas numerosas estantes de equipamentos e máquinas na sala de endoscopia, mas cada uma tem o seu trabalho a realizar e individualmente são muito simples. As peças mais importantes são o endoscópio e o equipamento operacional que o acompanha, uma tela de vídeo onde as imagens aparecem e uma máquina que mede o seu pulso e os níveis de oxigênio, usando um pegador em um de seus dedos. Esse pegador é um dispositivo inteligente que projeta um raio de luz através dos tecidos moles de seus dedos; variações na quantidade de luz absorvida mostram quão "vermelho" está o seu sangue e portanto quanto de oxigênio ele está transportando. Além do esdoscopista, estarão na sala uma enfermeira para cuidar de você e um assistente de endoscopista. Você será solicitado a deitar sobre o seu lado esquerdo de uma forma que lhe seja confortável. Dependendo da sua preferência, vão lhe ministrar um sedativo ou fazer uma instilação na garganta.
A enfermeira vai colocar o pegador de monitoração em seu dedo e talvez lhe dê um pouco de oxigênio (mais comumente através de um tubo com uma ponteira de esponja aplicada no seu nariz), antes de introduzir um pequeno protetor de boca entre os seus dentes. Esse procedimento visa proteger os seus dentes do endoscópio e o endoscópio de seus dentes. Quando pronto, o endoscopista vai posicionar a ponta do endoscópio sobre a língua e através de sua garganta. Solicitarão que você engula e, a medida que o faz, o esôfago se abre permitindo que o endoscópio desça para o seu estômago. A enfermeira que está cuidando de você durante o exame vai remover a saliva formada constantemente por meio de um aspirador semelhante o usado pelos dentistas, reduzindo, assim, o risco de que haja inalação de líquido.
Você será capaz de engolir com o tubo em sua garganta, mas pode haver uma coleção de líquido em sua boca porque o tubo mantém o esôfago aberto, o que permite um livre refluxo a partir do estômago. Com o endoscópio na posição adequada, o exame dura apenas alguns minutos para melhorar a visão, o endoscopista bombeia ar para dentro do estômago. Dependendo do que ele vê, o endoscopista pode tirar algumas amostras de tecido (biópsia), um procedimento que não dói nada. Terminado o exame, o endoscópio é retirado e você é encaminhado a uma sala de recuperação. Durante a realização do exame, os principais sintomas que você pode esperar são uma pressão na garganta e ocasionalmente um desconforto na barriga e arrotos, por causa do ar introduzido. Quando o endoscópio está passando pela sua garganta, você pode ter uma ou duas ânsias, o que é normal e sem conseqüências. Depois da recuperação, você pode ir para casa.
A endoscopia é segura?
Os serviços de endoscopia estão sempre lotados de pacientes e cada membro da equipe que você encontra é um especialista com larga experiência. A endoscopia é um procedimento extremamente seguro e praticamente nunca se ouviu falar de nenhuma complicação acontecida durante a realização de um exame para fins de diagnósticos.
Muito raramente o esôfago pode ser perfurado pelo endoscópio, mas isso só acontece em pacientes que apresentam anormalidades não previamente diagnosticadas da parte superior do esôfago. De qualquer maneira, o risco é menor do que um em 10 mil procedimentos. Outras complicações menos sérias estão relacionadas com a sedação endovenosa; se houver inalação de líquido, isso pode causar uma infecção pulmonar, mas é muito raro acontecer durante um exame simples para fins de diagnósticos e quando ocorre é em pessoas muito debilitadas ou de idade avançada.
Raio-x com bário  Atualmente se usa muito menos raios-X com bário do que no passado porque, de modo geral, a endoscopia fornece toda a informação de que se necessita. Entretanto, em lugares onde não se tem acesso a hospitais com serviço de endoscopia, o médico pode encaminhar os pacientes para um raio-X com bário.
Atualmente se usa muito menos raios-X com bário do que no passado porque, de modo geral, a endoscopia fornece toda a informação de que se necessita. Entretanto, em lugares onde não se tem acesso a hospitais com serviço de endoscopia, o médico pode encaminhar os pacientes para um raio-X com bário.
De qualquer forma, este pode ser indicado para alguns indivíduos, especialmente se o problema é no esôfago, porque o exame mostra bem toda a estrutura do órgão e qualquer espasmo muscular será visualizado. Os exames com raio-X ordinário, como os que são usados para localizar ossos quebrados, dão uma imagem muito ruim dos órgãos internos. Entretanto, se uma porção de sulfato de bário for engolida imediatamente antes da tomada dos raios-X, os contornos do esôfago e do estômago são acentuados. O bário é um metal pesado totalmente impermeável aos raios-X que se mostra nos filmes e nas telas como uma sombra opaca. O sulfato de bário é insípido e não causa desconforto quando é engolido.
Os exames de raio-X com bário são, de modo geral, realizados em ambulatórios e você não precisa tomar anestésico. O radiologista usa uma tela fluorescente para acompanhar o progresso do bário depois de você o ter engolido e vai tirando fotografias de tempos em tempos para garantir um registro permanente. O exame dura cerca de 20 a 30 minutos. O bário acaba saindo com as fezes; às vezes causa alguma constipação, assim, é aconselhável ter uma alimentação rica em fibras por um ou dois dias após o exame.
Exames para o H.pylori
Se houver suspeita de uma úlcera péptica, serão necessários exames para determinar se você está com uma infecção pelo Helicobacter pylori (H.pylori). esta infecção tem um papel importante na causa da úlcera e está explicada mais a diante. Há três maneiras de testar a presença de H.pylori - uma biópsia, que é o exame de uma amostra de tecido da parede do estômago, um exame de sangue e um exame do ar expirado (sopro).
Exames dos tecidos
Este requer pequenos pedaços tirados da parede interna do estômago (biópsia) durante uma endoscopia. O espécime é colocado em uma solução especial (líquido ou gel), a qual muda de cor se o H.pylori estiver presente; este é chamado teste da uréase. O H.pylori secreta uma proteína chamada uréase, que converte a uréia e um indicador alcalino.
Se o H.pylori está presente em alguma parte do pedaço da biópsia, quando esta é posta na solução de teste a uréia é convertida em amônia, o que faz com que o indicador alcalino mude de cor; isto seria um teste positivo. Dependendo da solução teste utilizada, a leitura do resultado demora de alguns minutos a 24 horas para ser completada. Além do teste da uréase, o espécime pode ser enviado para exame microscópico em um serviço de patologia.
Com este exame, tanto o H.pulori pode ser visto como também a inflamação microscópica que o acompanha, chamada gastrite. A vantagem principal desses testes é que eles são os mais precisos entre os disponíveis e confirmam se há H.pylori ativo na ocasião do teste. Alem disso, durante a endoscopia o médico pode ver se há alguma evidência de úlcera péptica, sugerindo que o H.pylori devesse ser erradicado.
A desvantagem do exame do tecido é que ele requer uma endoscopia, mas a procura de H.pylori raramente é a única razão para se realizar essa investigação, e acaba sendo sensato fazer uma biópsia ao mesmo tempo. Da mesma forma que para os outros testes de detecção do H.pylori, os resultados podem ser interpretados incorretamente se você estiver tomando uma medicação chamada inibidora da bomba de próton (por exemplo, omeprazol, lansoprazol ou pantoprazol) que suprime a bactéria sem na realidade mata-la.
Exames do sopro
À semelhança do exame de tecido, o teste do sopro da uréia faz uso do fato de o H.pylori secretar uréase, a qual converte a uréia em amônia, produzindo dióxido de carbono.
Você vai ser solicitado a não comer nada nas 12 horas precedentes ao teste do sopro e então lhe será dada uma bebida contendo uréia e uma ínfima quantidade de um elemento radioativo que é perfeitamente seguro. Trinta minutos após coleta-se uma pequena amostra de seu ar expirado. Se o H.pylori estiver presente em seu estômago, a uréia é convertida em amônia e dióxido de carbono, que são absorvidos e excretados no seu sopro, juntamente com uma pequeníssima quantidade de radioatividade. Esta vai ser medida por uma máquina especial no laboratório do hospital.
A vantagem do teste do sopro é que ele é muito simples e toma pouco tempo. Da mesma forma que o exame de uréase da biópsia, ele é muito preciso e conforma se você tem H.pylori ativo por ocasião do exame. Se necessário, o teste do sopro pode ser repetido várias vezes para verificar se a bactéria foi erradicada após o tratamento. Os inibidores da bomba de próton interferem com este teste da mesma forma que com os outros exames de H.pylori. o resultado geralmente demora alguns dias para sair devido ao tipo de equipamento usado na medição.
Teste do anticorpo no sangue
Como acontece com outras infecções, a por H.pylori desencadeia a produção de anticorpos expecíficos no sangue. Estes podem ser pesquisados em um simples exame de sangue e a presença desses anticorpos conformam a infecção por H.pylori. uma vez que o seu corpo produziu esses anticorpos, eles podem persistir por muitos anos, mesmo depois de a infecção te sido erradicada, Por essa razão, esse exame de sangue só pode ser usado em pessoas que nunca foram tratadas do H.pylori e pode ser usado apenas uma vez. A vantagem real do teste é que ele é muito rápido e geralmente disponível em qualquer serviço de gastroenterologia. Diferentemente dos outros testes para o H.pylori, ele não é influenciado por nenhum tipo de medicação que você esteja tomando.
Pontos centrais
Você deve consultar um médico se:
- Perdeu muito peso
- Perdeu apetite
- Tem dificuldade em engolir
- Vomita sangue ou um material parecido com borra de café
- Perdeu sangue pelas fezes
- Tem indigestão se toma drogas antiinflamatórias
- Tem mais de 40 anos e está tendo indigestão pela primeira vez
- O médico vai fazer perguntas sobre os seus sintomas e examina-lo
- Freqüentemente, a causa da indigestão é facilmente identificada e o médico pode trata-lo imediatamente.
- Se houver suspeita de uma úlcera péptica ou algo mais sério, serão pedidos exames especiais.
- O mais comum é o de olhar dentro do estômago por meio de um telescópio - um exame endoscópio.
- Outros testes usados são exames de sangue e raios-X contrastados com bário.
Fonte: ISTOÉ - GUIA DA SAÚDE FAMILIAR - volume 5 "INDIGESTÃO E ÚLCERA" paginas 25 A 39
Um guia resumido do intestino
O trato ou tubo disgetivo consiste no estômago, intestinos grosso e delgado, no cólon, reto e canal anal. O cólon começa logo acima da virilha direita onde é chamado de ceco e de onde sai o apêndice. Ele continua como cólon ascendente, o qual sobe logo abaixo das costelas no lado direito do corpo.
Com uma segunda curva fechada ele se dirige para baixo como cólon descendente e no final faz uma alça curiosa, conhecida como sigmóide (por ser semelhante à letra grega sigma) antes de encontrar o reto. A palavra reto vem do latim rectum e significa isso mesmo, o que é estranho, porque na realidade ele se curva agudamente para trás antes de se juntar ao canal anal. Entretanto, ele se endireita enquanto os intestinos estão se esvaziando, quando ele funciona como um simples tubo que conduz as fezes do sigmóide para o exterior do corpo. Numa linguagem mais direta é o canal anal que faz a última parte desse trabalho, mas o canal mede apenas uns três centímetros e, na realidade, é somente um dispositivo para manter as fezes e os gases dentro de seus respectivos donos até que eles decidam eliminá-los.
Os intestinos grosso e delgado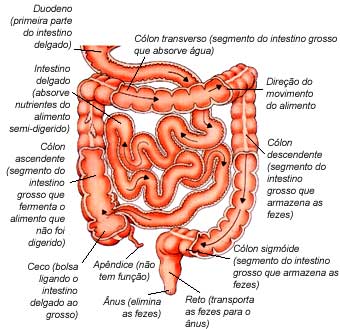
O canal anal é a única parte do tubo alimentar, depois da garganta, sobre a qual exercermos controle voluntário. O intestino é um tubo muscular, mas a garganta e o canal anal são as únicas partes do tubo cujas fibras musculares são do mesmo tipo daquelas dos músculos de nossos braços e pernas. As fibras do canal anal estão disposta de modo a formar um sistema de fechamento de duas partes. Na primeira, há um laço de fibras em torno da parte superior do tubo. Quando este músculo se contrai ele mantém uma tração para frente responsável pela angulação aguda do reto onde ele encontra o ânus; ao mesmo tempo as paredes anterior e posterior do reto são mantidas uma contra a outra. Na segunda, há um anel de fibras cuja contração diminui o diâmetro do tubo. Os dois conjuntos de fibras mantêm-se levemente contraídos o tempo todo sem nenhum esforço consciente de nossa parte (o que acontece com todos os outros músculos do corpo). Nós temos de relaxar esses músculos para que as fezes e os gases possam passar.
- O forramento do intestino grosso -
Entre a camada muscular e o interior do intestino (o lúmen) há uma camada importantíssima. No canal anal esta camada é simplesmente pele, mas sob ela há novelos de um tecido macio e esponjoso chamado colchão anal. No resto do intestino essa camada é uma membrana delicada recoberta de muco, a mucosa.
Esta camada frágil tem a difícil tarefa de se constituir em uma barreira contra agentes perigosos como bactérias e vírus, ao mesmo tempo que deve deixar coisas boas com água e sais minerais, que não podem ser perder com as fezes, atravessarem em direção à corrente sanguínea . É uma situação de equilíbrio. Se a mucosa absorve muita água, as fezes tornam-se duras e difíceis de ser eliminadas; se ela absorve muito pouca, então as fezes tornam-se líquidas e copiosas e o músculo anal tem dificuldades de mantê-las dentro. Num extremo há constipação e no outro diarréia ou incontinência.
Movimentos do intestino grosso
Tipo 1 - movimenta o conteúdo sem que haja progressões
Tipo 2 - empurra o conteúdo em direção ao reto para a defecação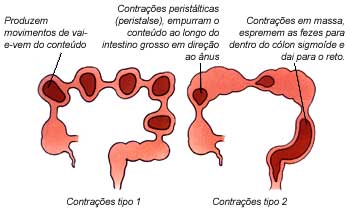
- Movimentos do intestino grosso -
Os músculos do intestinos praticamente não repousam; a cada poucos segundos eles se contraem brevemente em curtos segmentos do intestino. Essas contrações tornam o intestinos mais estreito e empurram o seu conteúdo para segmentos vizinhos que estão relaxados. Esses movimentos simplesmente agitam o conteúdo para frente e para trás, presumivelmente para aumentar a exposição à mucosa, assegurando o máximo de absorção da água e dos sais.
De vez em quando, uma onda de contração varre toda a extensão do cólon, empurrando o seu conteúdo para frente. Isto é conhecido como peristalse em massa e ocorre mais freqüentemente às refeições, especialmente durante o café da manhã. Isso explica porque muitas pessoas sentem necessidade de esvaziar os intestinos logo após o desjejum. Em outros, a peristalse em massa é provocada ao levantar-se ou vestir.
- Reconhecendo sensações -
Pessoas afortunadas só experimentam sensações intestinais quando precisam eliminar fezes ou gases. Ambas sensações são sinais do reto dizendo que ele está recebendo material do sigmóide e o surpreendente é que podemos distinguir se o material é sólido, líquido ou gasoso. A distinção é feita provavelmente por minúsculos sensores na porção final do canal anal. Muita gente também sente movimentos de burburinho em seus abdomens quando gás está sendo movimentado de uma parte do cólon para outra.
Outras pessoas sentem uma onda de desconforto, que pode até ser dolorosa, quando a necessidade de esvaziar os intestinos é muito forte, por exemplo, se as fezes são mais moles do que o usual. Todas essas são perfeitamente normais, até um certo ponto. Desconforto e dor provocados pelo cólon são extremamente comuns em pessoas aparentemente sadias (ver Síndrome do Cólon Irritável). Às vezes isso implica que o intestino esteja contraindo-se fortemente, mas freqüentemente significa que o cólon tornou-se mais sensível ou que a pessoa, por alguma razão, está mais atenta aos intestinos.
- Bactérias: amigas e inimigas -
Uma característica particular do intestinos grosso é que ele é hospedeiro de uma quantidade enorme de bactérias. Isto não é um motivo de alarme como pode parecer, pois a maioria das bactérias presentes no intestino grosso é inofensivo. Alguns animais - os herbívoros não ruminantes - dependem das bactérias em seus intestinos para suas próprias sobrevivências; a pastagem que eles comem são inaproveitáveis até que sejam fermentadas pelas bactérias. Nós humanos não precisamos de bactérias para nenhuma função vital, mas também não precisamos ter medo delas, a despeito do seu elevado número.
Elas são lixeiras, vivendo dos restos não digeridos dos nossos alimentos, do muco e das células mortas que são constantemente descamadas da mucosa do cólon. Elas também são responsáveis pelos gases que nós eliminamos através do reto. Experimentos de laboratório mostram que se o animal não tem bactérias em seus intestinos eles são mais suscetíveis a doenças - animais insetos de germes são criaturas muito frágeis. É provável que o mesmo seja verdade para os humanos, então por favor respeite as suas bactérias intestinais, mas não viva com medo delas.
- O que é normal? -
O intestino grosso e seus problemas nunca foram assuntos populares para pesquisa, assim, compreensivamente, os dados científicos sobre eles são muito escassos. A maioria das pessoas diz que evacua apenas uma vez por dia, mas quando se pede que elas registrem todas as suas evacuações, o que se mostra é que o ciclo regular de 24 horas se apresenta em apenas 40% dos homens e em 33% das mulheres e o hábito de duas ou três vezes por dia em outros 7% e 4%, respectivamente. Assim, muitas pessoas são irregulares em seus hábitos. Isto é especialmente verdadeiro para mulheres jovens. Cerca de 10% das mulheres e 3% dos homens evacuam apenas duas ou três vezes por semana, enquanto uma mulher em cada cem evacua apenas uma vez por semana ou mesmo menos que isso.
É difícil afirmar o que é normal e o que é anormal. Alguns médicos consideram que qualquer hábito intestinal é normal, desde que não cause desconforto. Entretanto, se os intestinos funcionam somente duas ou três vezes por semana, é possível que a passagem de resíduos pelo cólon seja tão lenta que, com o tempo, haja repercussões sobre a saúde geral. Infelizmente, um hábito diário não é garantia de que tudo esteja bem. Um guia mais fiel de quanto tempo as fezes permaneceram no cólon é a aparência das fezes, mais do que a freqüência das evacuações.
As fezes foram classificadas em sete tipos, no que é chamada Escala Bristol da Forma da Fezes, de acordo com a aparência observada na água do vaso sanitário. O Tipo 1 permaneceu o tempo mais longo no cólon e Tipo 7 o menor. As fezes em pedaços do fim da escala são duras e difíceis de serem eliminadas, necessitando muito esforço. Fezes no extremo mole ou líquido da escala podem ser fáceis demais para eliminar - neste caso há urgência em ir ao banheiro e podem ocorrer acidentes. As fezes ideais são as dos Tipos 3 e 4, especialmente a do Tipo 4, porque mais provavelmente deslizam suavemente sem causar problemas. Igualmente, estas são as que têm menor probabilidade de deixá-lo com a desagradável sensação de que alguma coisa ficou para trás.
O tempo médio de passagem de resíduos alimentares não digeridos através do intestino é de cerca de 50 horas para os homens e 57 horas para as mulheres, com uma variação entre 20 e 100 horas. Isso também muda de um dia para o outro. O maior tempo de permanência é no cólon.
O peso médio das fezes é de cerca de 100 g, mas há muita variação. A cor das fezes normais é sempre marrom, mas, curiosamente, a natureza do pigmento marrom é desconhecida. Em média, as fezes são 75% água, mas a maior parte dessa água está seqüestrada dentro das bactérias e das células vegetais não digeridas. Da metade a dois terços das fezes são bactérias - algumas vivas, algumas mortas - e o resto consiste principalmente no resíduo não digerido de alimentos vegetais (fibras da dieta). Graças à atividade bacteriana, há centenas de diferentes compostos orgânicos nas fezes, a maioria presente em pequeníssimas quantidades (traços).
Diz-se que a pessoa média elimina gases 12 vezes em 24 horas. Este fato foi estabelecido em homens jovens e pode ser bem diferente para homens mais velhos e mulheres. Há muita variação de uma pessoa para outra.
Progressão do alimento ao longo do sistema digestivo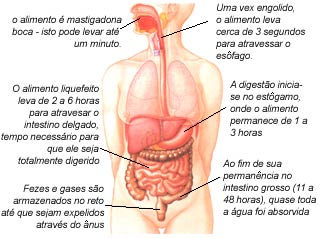
A ausência de dados científicos neste campo da experiência humana é extraordinária. Por exemplo, ainda não sabemos por que muitas fezes flutuam e outras tantas afundam na água, nem quanto tempo as pessoas gastam no ato da defecação. É largamente ensinado que o esforço (prender a respiração e fazer força) é uma parte normal e necessária da defecação. Entretanto, pesquisas recentes têm mostrado que o esforço é praticado por uma minoria e que ele depende do tipo, do tamanho e da consistência das fezes. As fezes mais difíceis de serem eliminadas são as pequenas e as em grande pedaços. Na prática, são os Tipos 1 e 2 ou ocasionalmente o 3.
O movimento intestinal ideal
As características relacionadas abaixo acompanham mais provavelmente a eliminação de fezes do tipo 4.
- A necessidade de evacuar é bem definida, mas não é irresistível.
- Uma vez que você esteja sentado no vaso, não há demora.
- Não há necessidade de um esforço voluntário.
- As fezes passam suave e confortavelmente.
- Depois do ato, resta apenas uma sensação agradável de alívio.
Pontos centrais
- O intestino grosso se compõe do cólon, do reto e do canal anal. Este último é o único que possui um controle voluntário.
- A parede interna do intestino grosso absorve água e sais e repele as bactérias e os vírus.
- Para ajudar a absorção, o cólon movimenta o seu conteúdo constantemente, para a frente, para trás e para baixo.
- As bactérias intestinais são uma defesa segura contra doenças, embora produzam gases.
- A freqüência com que esvaziamos nossos intestinos é muito variável; a maioria de nós não tem um ritmo preciso 24 horas.
- Muitos aspectos do intestino grosso ainda são misteriosos, mesmo para os médicos.
Fonte: Isto É - Guia da Saúde Familiar - Intestinos nº 9.




 Twitter
Twitter
 Facebook
Facebook
 Instagram
Instagram
 LinkedIn
LinkedIn
